Autoři z Harvard Medical School v multicentrické mezinárodní studii hodnotí na základě analýzy registrů léčbu pacientů s COVID-19 využívající antimalarikum chlorochin a/nebo hydroxychlorochin v kombinaci s makrolidovými antibiotiky. 14 888 pacientů bylo léčeno antimalarikem (1 868 dostalo chlorochin, 3 783 dostalo chlorochin s makrolidem, 3 016 dostalo hydroxychlorochin a 6221 dostalo hydroxychlorochin s makrolidem). 81 144 nedostávalo ani jednu z výše uvedených kombinací a odpovídalo kontrolní skupině. Z podrobné analýzy vyplynulo, že každý z těchto lékových režimů s antimalarikem byl spojen se sníženým přežíváním hospitalizovaných s COVID-19 a se zvýšenou frekvencí komorových arytmií (ventrikulárních tachykardií a atriálních fibrilací vzniklých de.novo) Proto v závěru článku v časopise The Lancet autoři tuto léčbu důrazně nedoporučují. Na základě této práce a dalších analýz byla léčba již zakázána ve Francii, Itálii a Belgii. Výjimku představují probíhající kontrolované klinické studie schválené národními regulátory.
Autor: Jiří Neuwirth
Američtí autoři spekulují o možných mechanizmech účinku famotidinu při onemocnění COVID19.
Stárnoucí buňka a buněčný povrch a jejich vztah k infekci COVID19 je popisován americkým autorem z Floridy- Senescentní buňky jsou označeny markery, které imunitní systém rozezná jako vhodné pro eliminaci a slouží jako ligandy pro vazbu k natural killer (NK) buněčnému receptoru NKG2D.
Dva články na podobné téma.
Úmrtnost na Covid-19 je podrobně sledována ve většině zemí a absolutní čísla i přepočet na milión obyvatel jsou čísla zveřejňována novinami. Tak je porovnávána , tak mezi zeměmi s různými strategiemi a různou mírou karantény proti viru. Počty úmrtí a relativní rizika jsou však založena na číslech získaných různými metodikami a tato čísla mohou být zavádějící. Místo toho by měla být pro srovnatelnost použita celková míra úmrtnosti specifická pro různé věkové skupiny. jelikož je velmi obtížné odlišit zjištění úmrtí na Covid-19 versus s Covid-19. Pro hodnocení je mnohem vhodnější srovnávat celkovou nadměrná úmrtnost na všechny příčiny. Odhadem míry úmrtnosti specifické pro věk a pohlaví je možné získat přesnější a hlavně vzájemně srovnatelné odhady nadměrné úmrtnosti připsané Covid-19, jakož i rozdíl mezi muži a ženami ve Švédsku i mezinárodně.
Průměrný věk lidí léčených na švédských JIP jednotkách intenzivní péče pro Covid-19 je podle registru intenzivní péče pouhých 60 let. A z 1 929 lidí, kteří dosud podstoupili intenzivní péči, bylo pouze 92 ve věku nad 80 let (4,7 procenta) a pouze jedna osoba ve věku nad 90 let. Švédsko mělo a má v celém průběhu pandemie stále 20-30% kapacit JIP lůžek volných. Proto ve švédském tisku i veřejnosti probíhá diskuze zda nemocní nad 80 let nebyli diskriminování v přístupu k JIP péči. Bylo též zahájeno oficiální šetření obdobou našeho ministerstva zdravotnictví tzv Socialstyrelsen (The National Board of Health and Welfare). tato instituce vydala metodický návod jak hodnotit nemocného k hospitalizaci na JIP při mimořádných okolnostech. V textu, který je též v příloze, nejsou žádné věkové kategorie uvedeny. je ale fakt že ve věkové skupině nad 80 let přežívá 30 denní pobyt na JIP jen 12 % nemocných mužů, zatímco ve věkové skupine 70-79 let je to již 62%. V srovnání se zprávou NHS, která je též k dispozici na našem webu, je toto procento zcela srovnatelné se situací na JIP ve Velké Británii (viz sloupcové grafy).
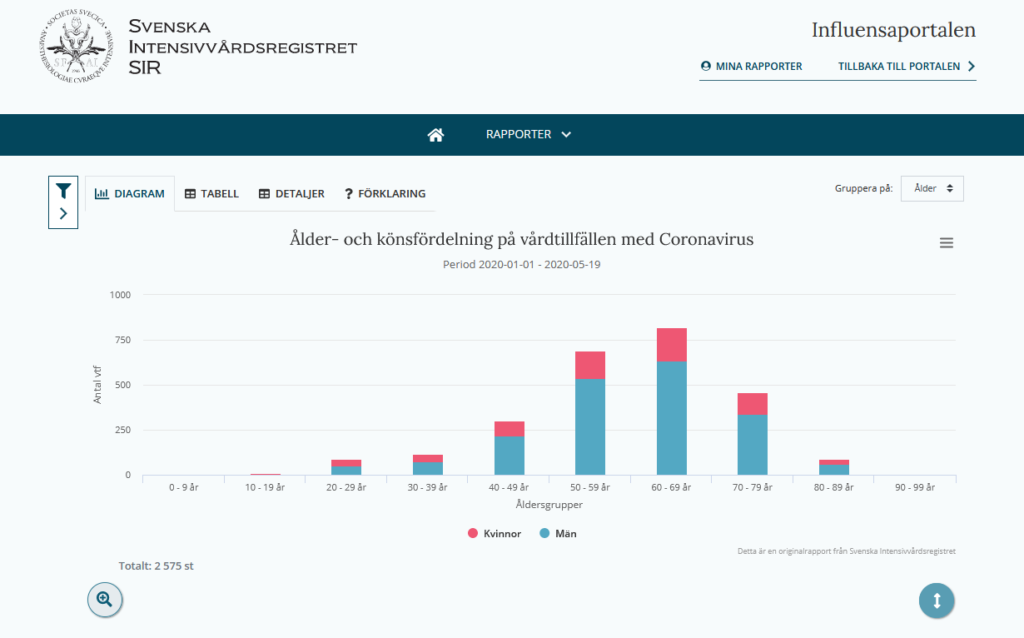
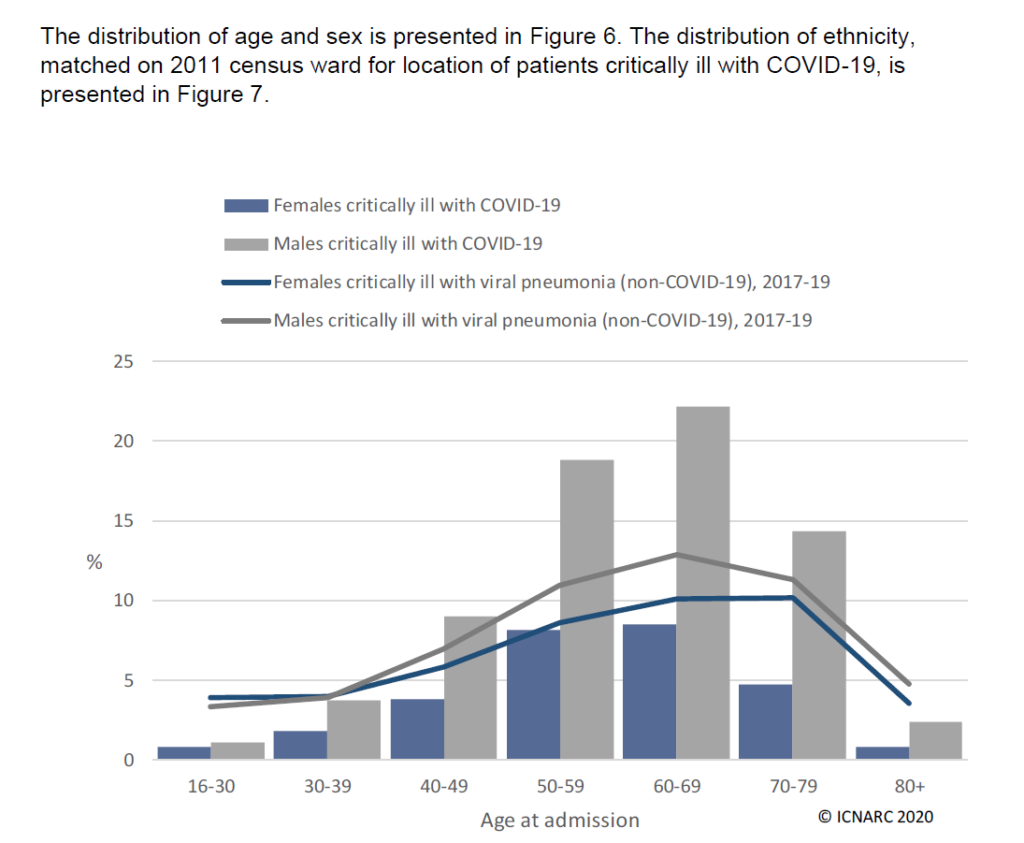
Profesor geriatrie Yngve Gustafson z Umeå University ale tvrdí, že největší problém byl fakt, že základní nemocniční péče nebyla nabízené starším nemocných v pobytových zařízení sociálních služeb (PSSZ) tedy v zařízeních pro seniory. Ve Stockholmu bylo hospitalizováno v nemocnici pouze 12 procent ze všech infikovaných virem SARS-CoV2 z PSSZ.
Ze sledování dat úmrtnosti v některých evropských státech lze dovodit jak moc ovlivnila pandemie SARS-CoV2 úmrtnost – (viz naše zprávu o projektu euromomo). Z dat k 20. týdnu je zřejmé, že v okolních státech /Německo, Rakousko, Maďarsko/ k žádnému zvýšení úmrtnosti nedošlo. Naopak je úmrtnost v mnoha týdnech pandemie nižší než průměr za posledních 5 let. Stejná je situace v ČR do 13. týdne. Zpoždění českých dat vysvětluje tiskový mluvčí Českého statistického úřadu Jan Cieslar ( jan.cieslar@czso.cz) takto:
Systém sběru dat o zemřelých ČSÚ probíhá prostřednictvím sběru a zpracování statistických hlášení o úmrtí, které vyplňují a na ČSÚ posílají příslušné matriční úřady. Lhůta na posílání je určena na nejpozději 5. kalendářní den po skončení kalendářního měsíce. Tato lhůta je daná historicky a vychází z měsíčního cyklu zpracování a kontroly demografických dat a zřejmě i ekonomických důvodů (dříve šlo pouze o papírová hlášení posílaná klasickou poštou; i nyní je však poštou stále zasílán poměrně velký objem hlášení – 40% v případě hlášení o sňatku či úmrtí, 98% v případě hlášení o narození, zbytek se posílá datovou schránkou buď jako sken hlášení anebo v elektronicky čitelném formátu). Tímto bohužel vzniká už několikatýdenní „zpoždění“ hned na začátku intervalu mezi datem úmrtí a zpracováním na ČSÚ.
V zájmu zveřejňování nezkreslených údajů tak ČSÚ zveřejňuje nyní údaje o týdenních počtech úmrtí pouze za ty týdny, které jsou vyhodnoceny jako dostatečně úplné ke zveřejňování. Vždy je však určitá část úmrtí, o nichž se informace dostane na ČSÚ s větším zpožděním, proto jsou údaje vedeny jako předběžné: https://www.czso.cz/csu/czso/oby_cr
Obsahují odkazy na odborné články i seznam všech klinických studií v USA
Informace pro laickou i odbornou veřejnost v angličtině. Jsou zde vzory informačních letáků pro nemocné s různými typy chronických onemocnění, pro těhotné ženy atd. .. V části Disease background je podrobně popsán vlastní virus, odkazy na mapu jeho genomu, jeho sezónní šíření, typy onemocnění u různých věkových a rizikových skupin nemocných.